Что такое здоровый образ жизни?
Каждый родитель хочет видеть своих детей здоровыми и счастливыми, но далеко не все задумываются о том, как сделать, чтобы их дети жили в ладу с собой, с окружающим миром и людьми. А между тем секрет этой гармонии прост — здоровый образ жизни.
Что такое здоровый образ жизни? ⇒ЗОЖ формируется в семье
Актуальные вопросы о гриппе и других острых респираторных инфекциях и их профилактике. Информация для населения
Грипп – это острое респираторное инфекционное заболевание, возбудителем которого являются вирусы гриппа нескольких типов (А, В и С).
Возбудитель инфекции: Вирусы гриппа относятся к таким возбудителям, которые имеют чрезвычайно высокую способность изменяться. Поэтому наша иммунная система, встретившись с измененным вирусом гриппа, начинает воспринимать его как новый, ранее не известный вирус. И пока иммунная система «налаживает» производство защитных антител, чтобы бороться с вирусом гриппа, у человека развивается заболевание. Именно с изменчивостью вирусов гриппа связаны ежегодные сезонные подъемы заболеваемости.
Вирусы гриппа передаются, главным образом, воздушно-капельным путем. Инкубационный период при гриппе длится от 1 до 5 дней, составляя в среднем 2 дня.
Клиническая картина:в клинической картине болезни преобладают симптомы интоксикации. Заболевание начинается остро с высокой температуры, которая в течение первых суток достигает 39-40 градусов, появляется сильная головная боль в области лба, глазных яблок, а также боли в мышцах и костях. Со 2-3 дня заболевания присоединяются катаральные являения в виде сухого мучительного кашля, необильные выделения из носа. Лихорадка при неосложненном гриппе продолжается в течение 1-3 дней, максимально до 5 дней. Кашель может сохраняться в течение 7-10 дней.
Наиболее тяжелые осложнения при гриппе: стенозирующий ларинготрахеит, пневмонии, острые синуситы с преимущественным поражением гайморовых пазух, поражение внутреннего уха, отек легких, поражение нервной системы в виде энцефалита, менингоэнцефалита.
Защитный иммунный ответ. Иммунитет после перенесенного заболевания сохраняется в течение нескольких месяцев или лет.
Грипп продолжает оставаться наиболее массовым инфекционным заболеванием (по частоте и количеству случаев в мире и составляет 95% всех инфекционных заболеваний) и является одной из самых актуальных медицинских и социально-экономических проблем. Это единственная инфекция, которая вызывает ежегодные эпидемии и периодические пандемии, охватывающие до 30% населения земного шара (1918г., 1957-1958г.г., 1968-1969г.г., 1977-1978г.г., 2009г.).
По данным Всемирной организации здравоохранения (ВОЗ) ежегодно заболевают гриппом 20-30% детей и 5-10% взрослых, а умирают от гриппа от 250 тыс. до 500 тыс. человек. Экономический ущерб от ежегодных эпидемий составляет от 1 до 6 млн. долларов на 100 тысяч населения.
Острые респираторные инфекции – это полиоэтиологичная группа инфекционных болезней, которые наблюдаются чаще всего в детском возрасте, и сопровождаются воспалением дыхательных путей. Этиологическими факторами могут быть вирусы гриппа, парагриппа, аденовирусы, риновирусы, респираторно-сентициальные вирусы, реовирусы, коронавирусы, энтеровирусы, а также микоплазмы, хламидии и самые разнообразные микроорганизмы.
Клиническая картина: ОРИ характеризуются лихорадкой, симптомами интоксикации, выраженными в той или иной степени, и воспалением слизистых оболочек дыхательных путей.
Меры профилактики гриппа и других острых респираторных инфекций
На современном этапе наиболее эффективным средством профилактики гриппа является иммунизация. В Республике Беларусь профилактические прививки против гриппа проводятся в соответствии с рекомендациями ВОЗ, согласно которым в первую очередь необходимо проводить иммунизацию против гриппа прежде всего среди лиц из групп высокого риска заражения и последствий от гриппозной инфекции.
После вакцинации или перенесенного гриппа в организме формируются защитные антитела, однако они сохраняются чуть более полугода, а затем разрушаются. Когда в следующем году приходит новый вариант вируса гриппа, то он вновь «застает врасплох» нашу иммунную систему и мы снова болеем.
Вакцинация против гриппа
Существуют следующие виды вакцин для профилактики гриппа:
живые и инактивированные (т.е. убитые).
Живая вакцина — это вакцина, которая содержит в своем составе живой вакцинный (т.е. специально созданный для вакцины) вирус гриппа.
Инактивированная (т.е. убитая) вакцина – это вакцина, которая в своем составе содержат целый убитый вакцинный вирус гриппа либо его отдельные частички (антигены).
Инактивированные вакцины в зависимости от целостности вакцинного вируса подразделяются на: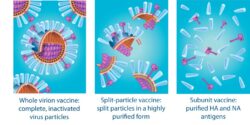
|
|
|
Что общего между всеми вакцинами для профилактики гриппа? Все вакцины для профилактики гриппа создают надежный иммунитет против заболевания гриппом.
Чем отличаются вакцины для профилактики гриппа?
Методом введения
| Живые вакцины вводятся путем распыления с помощью дозатора | Убитые вакцины вводятся с помощью укола |
Возрастом, с которого можно проводить прививки
| Живые и инактивированные цельновирионные вакцины можно вводить с возраста 3-х лет и старше | Сплит- и субъединичные вакцины можно вводить с возраста 6-ти месяцев |
Частотой развития реакций
| При введении живых и инактивированных цельновирионных вакцин вероятность развития реакций выше, чем при использовании сплит- и субъединичных вакцин | При использовании сплит- и субъединичных вакцин вероятность развития реакций ниже, чем при использовании живых и инактивированных цельновирионных вакцин |
Перечнем противопоказаний
| При использовании живых и инактивированных цельновирионных вакцин этот перечень расширен по сравнению с перечнем для сплит- и субъединичных вакцин | При вакцинации с использованием сплит- и субъединичных вакцин перечень противопоказаний минимален |
Перечнем показаний
| Перечень показаний для вакцинации живыми и инактивированными цельновирионными вакцинами меньше по сравнению с перечнем для сплит- и субъединичных вакцин | С использованием сплит- и субъединичных вакцин можно проводить прививки против гриппа беременным и кормящим женщинам, детям с возраста 6-ти месяцев и отдельным лицам, имеющим в анамнезе некоторые заболевания |
Какие вакцины против гриппа используются в нашей стране?
Все нижеуказанные вакцины зарегистрированы Министерством здравоохранения Республики Беларусь и имеют опыт применения в нашей стране и за рубежом.
- Живая вакцина представлена гриппозной аллантоисной живой сухой интраназальной вакциной Ультравак (страна-производитель Россия).
- Инактивированные вакцины представлены:
цельновирионными вакцинами — Грипповак (страна-производитель Россия), инактивированной гриппозной вакциной – ИГВ (страна-производитель Россия);
- сплит-вакцинами – Ваксигрип (страна-производитель Франция), Флюарикс (страна-производитель Бельгия), Флюваксин (страна-производитель Китай. Безопасность и эффективность применения вакцины Флюваксин, которая началась использоваться в нашей стране с 2010 года, идентичны с имеющей опыт использования в нашей стране вакциной Ваксигрип
- субъединичными вакцинами — Гриппол (страна-производитель Россия), Гриппол нео (страна-производитель Россия), Гриппол плюс (страна-производитель Россия), Инфлювак (страна-производитель Нидерланды).
Способы введения вакцин против гриппа.
Живые вакцины вводятся путем распыления в носовые ходы.
Все инактивированные вакцины вводятся в виде укола внутримышечно или подкожно. Внутримышечный путь введения является предпочтительным, поскольку он подразумевает лучшее всасывание препарата и, следовательно, его большую эффективность. Подкожный путь введения менее предпочтителен по той причине, что вакцина некоторое время сохраняется в месте введения и медленно рассасывается, это в свою очередь сказывается на скорости формирования защитного иммунитета.
Внутримышечное введение вакцины проводится в плечо (детям 18 месяцев и старше, подросткам и взрослым), а подкожное — в подлопаточную область или наружную поверхность плеча.
Как определяют состав вакцин?
Вирус гриппа циркулирует по определенным биологическим законам. Почти всегда вирус, вызвавший весной подъем заболеваемости в юго-восточной Азии, осенью приходит в Европу.
В мире существует несколько сотен лабораторий, которые следят за вирусами гриппа. Анализируя информацию о вирусах, вызывающих грипп, специалисты Всемирной организации здравоохранения (ВОЗ) ежегодно к апрелю — маю составляют рекомендации по вариантам вирусов гриппа, которые необходимо включить в состав вакцины. Ежегодно в состав вакцин включаются 3 актуальных варианта вируса гриппа.
Статистика 20-ти последних лет свидетельствует, что те варианты вирусов гриппа, которые были рекомендованы ВОЗ для включения в состав вакцин, совпадали более чем в 90% случаев (в отдельные годы отмечались расхождения по одному из 3-х вариантов, входящих в состав вакцины).
Вакцины различных производителей не отличаются по входящим в их состав вариантам вирусов гриппа. Каждый год в состав вакцин включаются те варианты вирусов гриппа, которые рекомендуют специалисты ВОЗ.
Эффективность и безопасность вакцин для профилактики гриппа.
Сроки формирования защита от заболевания после профилактической прививки. Через 14-21 день после вакцинации развивается иммунитет, который обеспечивает защиту от заболевания гриппом в течение 6-12 месяцев.
Эффективность вакцинации.
Ни один лечебный и профилактический препарат не дает 100% гарантии от заболевания.
Надежность сформированной после вакцинации защиты зависит от многих факторов, в т.ч. возраста и состояния здоровья пациента, индивидуальных особенностей и т.д. Но в среднем из 100 привитых 70-98 человек будут защищены против гриппа. Если все же привитой человек заболеет гриппом (2-30 человек из 100 привитых), то заболевание у него будет протекать в легкой форме и без осложнений. Таким образом, вакцинация гарантирует защиту от заболевания тяжелыми и осложненными формами гриппа, которые могут закончиться летальным исходом.
Вакцина против гриппа предназначена в первую очередь, для защиты именно от вирусов гриппа, а не от других респираторных вирусов. В тоже время вакцина против гриппа обладает дополнительными, в некоторой степени иммуномодулирующими свойствами. Благодаря этому, иммунная система примерно 20-25 человек из 100 привитых приобретает дополнительную защиту и от других респираторных вирусных инфекций.
Безопасность вакцинации против гриппа.
Введение любых вакцин, в т.ч. вакцин для профилактики гриппа может вызывать реакции.
Возникновение температуры или покраснения в месте введения вакцины – это закономерная реакция на любую вакцину, свидетельствующая о начале формирования защиты.
После вакцинации против гриппа у привитых могут отмечаться:
общие реакции – это реакции, которые в целом затрагивают организм и проявляются в виде повышения температуры тела, недомогания, головной боли и др.;
местные реакции — это реакции, которые проявляются в месте введения вакцины в виде уплотнения и болезненности.
Эти проявления кратковременны, не требуют лечения и исчезают самостоятельно в течение 2-3 дней, не нарушая трудоспособности и не требуя дополнительного лечения.
На какие вакцины против гриппа чаще развиваются реакции?
Чаще возникают общие реакции на введение живых вакцин: из 100 привитых против гриппа у 8-15 человек могут быть общие реакции в виде повышения температуры тела (до 38°С), общего недомогания. Все эти симптомы кратковременны и исчезают самостоятельно.
При введении сплит- и субъединичных вакцин из 100 привитых против гриппа у 2–8 человек могут быть местные реакции в виде покраснения, уплотнения или болезненности в месте введения вакцины и у 1-7 человек из 100 привитых — общие реакции в виде кратковременного повышения температуры тела (до 37,5°С), общего недомогания. Все эти симптомы кратковременны и исчезают спонтанно, как правило, через 1–2 дня.
Противопоказания для вакцинации
Когда нельзя проводить прививки против гриппа?
Существуют определенные состояния здоровья, когда прививка для профилактики гриппа может быть временно отложена (временные противопоказания) либо прививку вообще нельзя проводить никогда (постоянные противопоказания). В любом случае, решение о противопоказаниях принимает врач, после осмотра и опроса пациента.
К временным противопоказаниям к вакцинации против гриппа относятся состояние острого заболевания или обострения хронического заболевания. После нормализации состояния (снижения температуры и выздоровления) или перехода хронического заболевания в стадию ремиссии можно вводить вакцину.
Постоянное противопоказание к вакцинации против гриппа устанавливается крайне редко, в случае наличия немедленной аллергической реакции в виде анафилактического шока, крапивницы, отека Квинке на белок куриных яиц (т.к. выращивание вакцинного вируса происходит именно на куриных эмбрионах). Такие реакции имеются у лиц, у которых при попытке съесть куриное яйцо в любом виде (вареное яйцо, яичница и т.д.) у человека немедленно развивается отек нижней губы, горла и т.д. Если таких реакций нет, то вакцинация против гриппа для такого человека безопасна.
Можно ли делать прививку против гриппа, если есть хроническое заболевание?
Можно и нужно. Хронические заболевания (в т.ч. заболевания сердца) являются не противопоказанием, а показанием к проведению прививки против гриппа. Пациенты с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания. Проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения.
Однако, в период обострения хронического заболевания, врач предложит отложить прививку до стабилизации состояния.
Контингенты риска, подлежащие вакцинации против гриппа
Для кого грипп наиболее опасен?
Грипп опасен для каждого, потому что во время сезонного подъема заболеваемости гриппом погибают и здоровые люди. Однако наибольшую угрозу грипп и его осложнения представляют для маленьких детей, пожилых лиц, а также для людей, страдающих хроническими болезнями. Это, в первую очередь, дети с поражениями центральной нервной системы, пациенты с патологией сердца (врожденные пороки сердца, инфаркт в анамнезе, ИБС и т.д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты.
Грипп опасен и для женщин, планирующих беременность. Целесообразно вакцинироваться до беременности или во время второго-третьего триместра. Заболевание гриппом беременной женщины может повлечь развитие пороков у плода или возникновение выкидыша.
Грипп актуален и для лиц, которые в силу особенностей профессии (преподаватели, воспитатели, продавцы, врачи, другие лица, работающие в коллективах) контактируют с большим количеством людей и имеют высокий риск заражения гриппом.
О ежегодной вакцинации против гриппа и выборе вакцин
Необходимо ли прививаться в нынешнем году, если делал прививку в прошлом?
Защитные антитела, выработанные после прививки, обычно в течение 6-12 месяцев после вакцинации разрушаются или их количество становится недостаточным для защиты от гриппа в новом сезоне. Кроме того, ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин. Так что стоит прививаться ежегодно.
Как лучше прививаться: одной и той же вакциной каждый год или их лучше менять?
Учитывая, что ежегодно варианты вирусов гриппа в составе всех вакцин одинаковы, целесообразность смены понравившейся Вам вакцины отсутствует.
Какую вакцину против гриппа выбрать для 8-ми месячного ребенка и его мамы, кормящей грудью?
Целесообразным является использование инактивированных сплит- или субъединичных вакцин против гриппа. Оба эти вида вакцин формируют сходную по силе иммунную защиту и одинаково безопасны.
Высокая степень очистки вакцин и минимальное количество реакций на прививки дает возможность их использования у грудных детей, начиная с 6 месяцев, людей с хроническими заболеваниями, у беременных и кормящих грудью женщин.
Что еще надо знать о вакцинопрофилактике гриппа:
вакцина не может вызвать заболевание гриппом, так как в процессе производства вакцинные вирусы лишаются свойства вызывать заболевание, однако сохраняют способность формировать защиту;
при вакцинации живой вакциной риск заражения вакцинным вирусом окружающих крайне низкий. В случае вакцинации инактивированными вакцинами против гриппа риск заражения окружающих вакцинным вирусом отсутствует;
большинству людей специальной подготовки к вакцинации против гриппа не требуется. Отдельным пациентам (например, с аллергическими заболеваниями) врач может назначить медикаментозную подготовку. У больных хроническими заболеваниями вакцинация проводится на фоне приема обычной терапии;
не рекомендуется прививаться в период острого заболевания. Остаточные явления не являются противопоказанием, но в любом случае ваше состояние перед прививкой оценит врач, который и примет окончательное решение;
детям вводят 2 дозы только в первый год вакцинации. В последующие годы для формирования эффективной защиты им достаточно одной прививки;
вакцину против гриппа можно совмещать с любой другой вакциной, кроме вакцины против туберкулеза. Единственным условием является то, что обе вакцины будут введены в разные участки тела;
если вы сделали прививку против гриппа и заболели, то это – во- первых, развилась возможно другая вирусная инфекция, потому что от гриппа который дает наибольшее количество осложнений и смертельных исходов, Вы защищены. Во-вторых, есть небольшая вероятность, что у Вас развился грипп. Но в связи с тем, что Вы сделали прививку, заболевание протекало без осложнений. В-третьих, Вы «встретились» с вирусом гриппа в тот период, когда защита еще не успела сформироваться. А для выработки достаточной защиты необходимо 14-21 день;
лучше всего прививаться от гриппа осенью: в сентябре-ноябре, до начала сезонного подъема заболеваемости гриппом и ОРИ;
привиться против гриппа можно в поликлинике по месту жительства, в медицинских коммерческих центрах, Минском городском центре вакцинопрофилактики, медико-санитарных частях предприятий.
Базисные оздоровительные мероприятия и санитарно-гигиенические мероприятия:
закаливающие процедуры: полоскание горла холодной водой, хождение босиком по полу, сон в холодный период с открытыми окнами, ванны, бассейн, прогулки на открытом воздухе, воздушные ванны с утренней гимнастикой,
профилактическое ультрафиолетовое облучение;
С-витаминизация блюд.
Профилактика гриппа и других острых респираторных инфекций с использованием лекарственных средств
Для проведения профилактики гриппа и других острых респираторных инфекций используются противовирусные химиопрепараты, такие как ремантадин, арпетол, арбидол, оксолиновая мазь и интерферон.
Иммунокоррегирующие препараты рекомендуется применять для повышения неспецифической резистентности у людей с иммунодефицитными состояниями в период сезонных подъемов ОРИ и гриппа. Для этих целей используются витамины (С, А, группы В), адаптогены растительного происхождения (экстракт элеутерококка, настойка аралии), индукторы интерферона.
Основные рекомендации по профилактике гриппа и других ОРИ
Рекомендации для населения:
избегайте близкого контакта с людьми, которые кажутся нездоровыми, обнаруживают явления жара (температуры) и кашель;
избегайте многолюдных мест или сократите время пребывания в многолюдных местах;
старайтесь не прикасаться ко рту и носу;
соблюдайте гигиену рук – чаще мойте руки водой с мылом или используйте средство для дезинфекции рук;
увеличьте приток свежего воздуха в жилые помещения, как можно чаще открывайте окна;
используйте защитные маски при контакте с больным человеком;
придерживайтесь здорового образа жизни: полноценный сон, рациональное питание, физическая активность, регулярные прогулки на свежем воздухе.
Рекомендации по уходу за больным дома:
изолируйте больного от других, по крайней мере, на расстоянии не менее 1 метра от окружающих;
прикрывайте свой рот и нос при осуществлении ухода за больным с использованием масок;
тщательно мойте руки водой с мылом после каждого контакта с больным. Выделите отдельные полотенца каждому члену семьи;
кроме лиц, осуществляющих уход, больного не должны посещать другие посетители;
по возможности, только один взрослый в доме должен осуществлять уход за больным;
беременным женщинам не рекомендуется ухаживать за больным;
постоянно проветривайте помещение, в котором находится больной;
содержите помещение в чистоте, используя моющие средства.
Рекомендации для лиц с симптомами ОРИ:
при плохом самочувствии следует оставаться дома и выполнять рекомендации врача, по возможности держаться от здоровых людей на расстоянии (1 метр);
отдыхайте, принимайте большое количество жидкости;
закрывайте рот и нос при кашле или чихании носовым платком или одноразовыми салфетками. Утилизируйте этот материал сразу после использования или стирайте его и проглаживайте утюгом. Мойте руки сразу после контакта с выделениями из дыхательных путей!;
носите маску, если находитесь на общей территории дома поблизости от других людей;
сообщите своим близким и друзьям о болезни.
Рекомендации для родителей и опекунов:
научите детей часто мыть руки с мылом в течение 20 секунд. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.
научите детей кашлять и чихать в салфетку или при отсутствии салфетки, в изгиб локтя.
рекомендуйте детям не подходить к больным ближе, чем на полтора-два метра.
заболевшие дети должны оставаться дома (не посещать дошкольные учреждения и школы).
воздержитесь от частых посещений мест скопления людей;
если ребенок контактировал с больным гриппом, проконсультируйтесь с врачом о необходимости приема антивирусных средств для предупреждения заболевания.
ПОЗАБОТЬТЕСЬ О СВОЕМ ЗДОРОВЬЕ И
ЗДОРОВЬЕ СВОИХ БЛИЗКИХ!
ОБЯЗАТЕЛЬНО ЗАЩИТИТЕСЬ ОТ ГРИППА!
БУДЬТЕ ЗДОРОВЫ!
Для чего проводятся прививки?
Для чего проводятся прививки?
Профилактические прививки проводятся для формирования специфичной защиты организма, так называемого иммунитета, к конкретному возбудителю инфекционного заболевания путем введения вакцины. Профилактические прививки – основа профилактики ряда инфекций, которая закладывается уже на первом году жизни ребенка. Если мама ребенка вакцинирована или переболела инфекцией, против которой применяется вакцинация, то первые 3-6 месяцев жизни ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко при кормлении. Но так как многие мамы не имеют защитного уровня иммунитета против инфекций, в том числе против коклюша, гемофильной инфекции и других, и не могут передать защиту своим малышам, а возможность заболеть из-за контактов с другими людьми велика, очень важно прививать детей с указанного в Национальном календаре профилактических прививок возраста, и тем самым сформировать собственную защиту от инфекций каждому ребенку.